
SaMDとは何か
SaMDとは何か – 単体プログラムが医療機器になる時代
スマートフォンアプリが医師の診断を支援し、ゲームのようなソフトウェアが治療薬として処方される。一見すると未来の話のように聞こえるかもしれないが、これは既に現実となっている。その鍵となるのが「SaMD(Software as Medical Device)」という概念である。
従来、医療機器といえばCTスキャナーや心電図モニターなど、ハードウェアと一体となったものを想像するのが一般的であった。しかし、デジタル技術の進化により、ソフトウェア単体でも医療機器としての機能を果たせる時代が到来した。本稿では、このSaMDがもたらす医療の新たな可能性と、その背景にある技術的・制度的な変革について解説する。
SaMDの定義と特徴
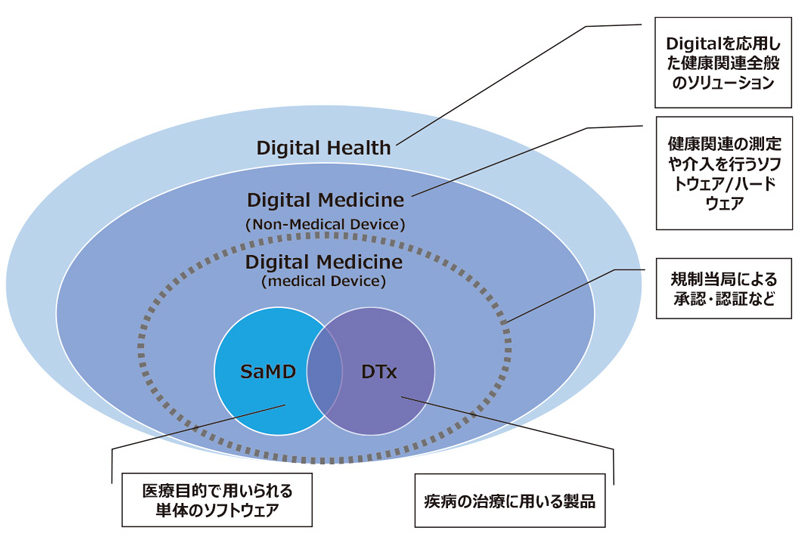
SaMD(Software as Medical Device)とは、国際医療機器規制当局フォーラム(IMDRF)が定義した概念で、「医療目的で使用されることを意図し、ハードウェア医療機器の一部ではない独立したソフトウェア」を指す。重要なのは、このソフトウェアが単独で医療機器としての機能を果たすという点である。
従来の医療機器ソフトウェアとの違い
従来の医療機器に組み込まれたソフトウェア(Software in Medical Device:SiMD)との違いを理解することは重要である。例えば、MRI装置の制御ソフトウェアはSiMDに該当する。これに対し、スマートフォンで動作する心電図解析アプリケーションはSaMDとなる。
SaMDの特徴として以下が挙げられる。
- ハードウェアから独立して機能する
- 汎用コンピューティングプラットフォーム(PC、スマートフォン、クラウドサーバー等)で動作可能
- アップデートやバージョン管理が容易
- 配布・展開が迅速に行える
日本におけるSaMDの制度的枠組み
日本では2014年11月の薬機法(医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律)改正により、単体プログラムも医療機器として規制対象となった。これは米国FDA、欧州のMDR(Medical Device Regulation)等と並んで、世界的に見ても早期の制度化の一つであり、日本がデジタルヘルス分野で積極的な役割を果たす基盤となっている。
医療機器クラス分類
SaMDも他の医療機器と同様に、リスクに応じたクラス分類が適用される。
- クラスI(一般医療機器):不具合が生じても人体へのリスクが極めて低いもの
- クラスII(管理医療機器):不具合が生じた場合でも人体へのリスクが比較的低いもの
- クラスIII(高度管理医療機器):不具合が生じた場合、人体へのリスクが比較的高いもの
- クラスIV(高度管理医療機器):患者への侵襲性が高く、不具合が生じた場合、生命の危険に直結する恐れがあるもの
SaMDの具体例と応用分野
1. 診断支援システム
AI技術の発展により、画像診断支援システムが急速に普及している。例えば、胸部X線画像から肺結節の検出を支援するソフトウェアや、眼底写真から糖尿病網膜症のリスクを評価するシステムなどが実用化されている。これらは医師の診断を補助し、見落としのリスクを低減させる役割を果たす。
2. デジタルセラピューティクス(DTx)
治療用アプリケーションとして注目を集めているのがDTxである。日本では2020年に禁煙治療用アプリ「CureApp SC ニコチン依存症治療アプリ及びCOチェッカー」が保険適用となり、大きな話題となった。このアプリは、患者の喫煙状況をモニタリングし、個別化された行動療法的介入を提供することで、従来の薬物療法と同等以上の治療効果を示している。その後も高血圧治療用アプリなど、複数のDTxが薬事承認を取得している。
3. 疾患管理・モニタリングシステム
慢性疾患患者の日常的な健康管理を支援するSaMDも増加している。糖尿病患者の血糖値管理アプリや、心房細動の検出を行うウェアラブルデバイス連携ソフトウェアなどがその例である。これらは患者の自己管理を促進し、医療機関での治療と日常生活をシームレスに繋ぐ役割を果たす。
4. リハビリテーション支援
VR技術を活用したリハビリテーション支援ソフトウェアも登場している。脳卒中後の運動機能回復や、認知機能トレーニングなど、ゲーミフィケーションの要素を取り入れることで、患者のモチベーション維持と治療効果の向上を図っている。
SaMD開発における技術的課題
セキュリティとプライバシー保護
医療情報を扱うSaMDには、極めて高いセキュリティ水準が求められる。個人の健康情報は最も機密性の高い情報の一つであり、不正アクセスや情報漏洩は重大な問題となる。開発者は以下の点に特に注意を払う必要がある。
- エンドツーエンドの暗号化実装
- 定期的なセキュリティ監査の実施
- GDPR、HIPAA等の国際的なプライバシー規制への準拠
- ゼロトラストセキュリティモデルの採用
相互運用性の確保
医療現場では多様なシステムが稼働しており、SaMDがこれらと適切に連携することが重要である。HL7 FHIRなどの医療情報交換標準規格への準拠や、既存の電子カルテシステムとの統合が課題となる。
バリデーションとバージョン管理
ソフトウェアの特性上、頻繁なアップデートが可能である一方、医療機器としての安全性・有効性を継続的に担保する必要がある。変更管理プロセスの確立と、各バージョンの適切な検証が不可欠である。
規制要件とコンプライアンス
品質マネジメントシステム(QMS)
SaMDの開発・製造には、ISO 13485に準拠した品質マネジメントシステムの構築が求められる。これには以下の要素が含まれる。
- リスクマネジメント(ISO 14971)
- ソフトウェアライフサイクルプロセス(IEC 62304)
- ユーザビリティエンジニアリング(IEC 62366)
- サイバーセキュリティ管理
臨床評価と市販後調査
SaMDの有効性・安全性を実証するため、適切な臨床評価が必要となる。従来の医療機器とは異なり、リアルワールドデータの活用や、継続的な性能モニタリングが重要な役割を果たす。
SaMDがもたらす医療の変革
アクセシビリティの向上
物理的な医療機器と異なり、SaMDはインターネット経由で瞬時に配布可能である。これにより、地理的制約を越えて高度な医療技術へのアクセスが可能となる。特に医療資源が限られた地域において、専門医による診断支援を受けられる意義は大きい。
個別化医療の実現
大量のデータを処理・分析できるSaMDの特性により、患者一人ひとりの特性に応じた個別化医療が実現可能となる。遺伝子情報、生活習慣、治療履歴などを統合的に分析し、最適な治療方針を提案することができる。
医療費の適正化
予防医療や早期診断の促進により、重症化を防ぎ、結果的に医療費の削減に寄与する可能性がある。また、在宅での健康管理が可能となることで、入院日数の短縮や外来受診回数の適正化も期待される。
今後の展望と課題AI技術との融合
機械学習・深層学習技術の進化により、SaMDの診断精度や治療効果は飛躍的に向上している。しかし、AIの判断根拠の説明可能性(Explainable AI)や、アルゴリズムバイアスの問題など、解決すべき課題も多い。
国際標準化の推進
グローバルな医療機器市場において、各国の規制要件の調和が重要となる。IMDRFを中心とした国際的な枠組みづくりが進められており、日本も米国、欧州、カナダ、オーストラリア等とともに創設メンバーとして重要な役割を果たしている。特に、SaMDの分類フレームワークやQMS要求事項の国際調和において、日本の薬機法での経験が活かされている。
エビデンスの蓄積
SaMDの有効性を実証するためには、質の高い臨床エビデンスの蓄積が不可欠である。リアルワールドエビデンスの活用や、新たな臨床評価手法の開発が求められている。
おわりに
SaMDは、医療のデジタルトランスフォーメーションを象徴する存在である。ソフトウェアが単独で医療機器として機能することで、医療の提供方法、患者の治療体験、そして医療システム全体が大きく変わろうとしている。
一方で、この変革は技術的な進歩だけでは実現しない。規制当局、医療従事者、開発者、そして患者が協力し、安全性と革新性のバランスを取りながら前進することが重要である。日本は世界に先駆けてSaMDの制度化を行った国として、この分野でのリーダーシップを発揮することが期待される。
デジタル技術と医療の融合は始まったばかりである。SaMDがもたらす可能性を最大限に活かしながら、すべての人が質の高い医療を受けられる社会の実現に向けて、我々は歩みを進めていく必要がある。
関連商品








